Туберкулёз очень распространенное и опасное заболевание, которым довольно легко заразиться, поэтому неудивительно, что о нём знают даже школьники. Однако, о возбудителе этого недуга больным известно довольно мало.
Немного истории
Микобактерия туберкулёза существо очень древнее, а потому чахотка известна с незапамятных времён. Упоминания о заболевании с подробным описанием находятся в документах, датируемых даже не сотнями, а тысячами лет до нашей эры. Первые попытки изучить это заболевание были зафиксированы в шумерском законе в начале второго тысячелетия до нашей эры, а позднее в индийских ведах и законах Ману, трудах Геродота, Гиппократа, Аристотеля, Авиценны и других менее известны, но не менее великих мыслителей древности.
На Руси, а затем в России с туберкулёзом были также довольно тесно знакомы, даже многие главы нашего государства в своё время перенесли чахотку: князь Святослав Ярославич, Василий Второй Тёмный, а также императрица Мария Александровна.

Первые серьезные исследования туберкулёза начались примерно с двадцатых годов девятнадцатого века, когда были сняты все запреты на исследование тел умерших различными религиозными общинами, особенно католической церковью. И где-то в 1852 году впервые были обнаружены клетки возбудителя не кем иным, как нашим учёным Пироговым, который описал их как гигантские клетки, расположенные в очагах воспаления.
Однако, Пирогов, а затем Боткин, который стал продолжателем его работ так и не смогли понять, что это были за клетки и каким образом они влияют на заболевание. Чтобы ответить на эти вопросы у немецкого микробиолога Роберта Коха ушло целых 17 лет непрерывного изучения, итогом которого стал доклад в 1882 году, в котором он описал, наконец, причину развития туберкулёза, способы заражения, а также некоторые особенности возбудителя. Это был настоящий прорыв в области медицины, а микроорганизм, провоцирующий заболевание, назван в его честь бациллой Коха, которую сейчас именуют палочкой Коха.
С тех пор ведутся уже целенаправленные работы по изучению свойства этих микробов, методов их уничтожения, а также способов их выявления в организме человека, но за годы работы, несмотря даже на современное оборудование и возможности, медицина не слишком далеко продвинулась вперёд, а потому пандемия чахотки хоть и перешла в статус эпидемии по-прежнему продолжает уносить множество жизней по всему земному шару.
Виды микобактерий, вызывающих туберкулез
С изучением бацилл Коха исследователи выяснили, что они относятся к роду микобактерий, который насчитывает более ста разновидностей микроорганизмов, крайне близких по структуре ДНК. Примечательно, что данные бактерии по своему генетическому коду наполовину являются грибками. Поначалу их даже хотели туда и отнести. Возможно, это родство обуславливает некоторые их свойства, например, крайнюю живучесть или приспосабливаемость.
Однако, не все микобактерии являются патогенными. Вызывать чахотку способны только некоторые из них, именуемые на медицинской терминологии МБТ или микобактериями туберкулёза:
- М. africanum – разновидность бациллы, возбуждающая 5% случаев чахотки. Распространена в Африке. Способна поражать животных и человека.
- М. microti – разновидность возбудителя туберкулёза у мелких животных.
- М. bovis – представляет собой возбудителя бычьего туберкулёза, характерного для крупнорогатого скота. Опасна как для животных, так для человека.
- М. tuberculosis – микобактерии туберкулёза или палочка Коха, являющаяся причиной 90% всех случаев заражения.
Остальные разновидности микобактерий либо совершенно безопасны для человека, либо являются условно патогенными, т.е. провоцируют развитие заболевания только при иммунодефицитных состояниях, или вызывают микобактериозы не туберкулёзного типа, к которым относится страшнейшее заболевание лепра (она же – проказа), язвенные поражения, лёгочные или кожные инфекции и много чего ещё.
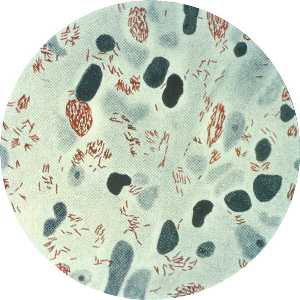
Строение микобактерии и свойства
Размножаются МБТ довольно медленно, так как осуществляют это путём деления примерно раз в сутки, поэтому у туберкулёза большой инкубационный период, зато они практически неуязвимы:
- приспосабливаются к любым лекарствам и передают генетическую память потомкам;
- могут спокойно переносить пересушивание;
- устойчивы к воздействию кислот или щелочей;
- практически не убиваются стандартными антисептиками (даже в хлорсодержащих МБТ выживают до пяти часов);
- гидрофобные (прекрасно себя чувствуют в воде);
- довольно устойчивы к термическому воздействию (погибают при температуре 100-120 градусов).
Особые свойства микобактерий туберкулёза, благодаря которым человечество до сих пор толком не знает, как с ними бороться обусловлены особенностями строения:
- Бациллы выглядят, как тонкие чуть изогнутые палочки с закруглёнными концами 1-10*0.2-0.6 мкм, которые не способны передвигаться самостоятельно.
- Особую устойчивость к неблагоприятным условиям внешней среды МБТ туберкулёза обеспечивает её клеточная мембрана, состоящая из нескольких слоёв, представленных разными веществами, которая способна утолщаться, твердеть становясь практически непроницаемой. Такое строение довольно выгодно, так как если воздействие определёнными химическими составами разрушит белковую оболочку микроорганизма, то остановиться перед полисахаридной или пептидогликановой и т.д.
- Вещество липоарабиноманнан, входящее в состав клеточной и цитоплазменной мембран, подавляет реакцию Т-лимфоцитов на бактерию в организме носителя, из-за чего иммунитет зачастую просто не видит бациллу.
- Физиология возбудителя устроена так, что он может синтезировать практически все органические соединения для своего существования из любых доступных атомов, а потому обходится длительное время без носителя (до семи лет).
- Структура ДНК МБТ представлена не только хромосомами, но также плазмидами – мелкими хромосомными элементами, являющимися для микроорганизма чем-то вроде страховки. При этом в геноме бацилл довольно много неработающих генов, которые включаются или засыпают под влиянием случая, а также легко мутируют, что обуславливает лекарственную устойчивость с приспосабливаемостью.
Пути заражения
Заражение чахоткой происходит от больного животного или человека весьма разнообразными путями:
- Наиболее частый путь заражения микобактерией туберкулеза — через лёгкие воздушно-капельным способом при разговоре или нахождении в одном помещении с больным, а также воздушно-пылевым с пылью из высохшей мокроты.
- Довольно часто происходит заражение МБТ через слизистые оболочки глаз или желудочно-кишечного тракта.
- Более редко, но, тем не менее они проникают через кожу.
- Заразиться можно через кровь.
- Также возбудитель легко проникает через плацентарный барьер от матери или через грудное молоко.
Так как бациллы туберкулёза очень устойчивы к неблагоприятным средам, они могут находиться практически где угодно: в воде, земле, дорожной пыли, на вещах больного, в продуктах, не подвергавшихся термической обработке и т. д., где они сохраняются очень длительное время. Единственное, что убивает микробов практически сразу – ультрафиолетовое солнечное излучение.
МБТ и лекарства
Мало кто знает, что на самом деле все лекарства убивают бациллы только в момент деления, когда их мембрана становится слабее. Если в организме останется хоть одна бацилла, которая по каким-то причинам не размножалась, то через некоторое время она снова начнёт восполнять колонию возбудителя в организме больного. Именно этому свойству обязано столь длительное лечение недуга от шести месяцев и огромное количество рецидивов.
Лекарственная устойчивость микобактерий туберкулёза объясняется низкой проницаемостью клеточной мембраны и большой склонностью к мутациям.
Кроме того, бациллы могут привыкнуть практически к любым веществам, меняя своё строение благодаря мутации. Чтобы выработать приобретённую устойчивость к препарату достаточно всего лишь снизить дозировку до чуть меньше необходимого уровня или нестабильно употреблять препараты. А самое плохое, что эта устойчивость у следующего поколения микобактерий будет уже врождённая, а вновь заразившийся человек тоже не сможет вылечиться данным препаратом.
Чтобы хоть как-то скомпенсировать это свойство помимо постоянной разработки всё новых и новых препаратов ведётся строгий учет заражённых с методами их лечения, а также назначается сразу тройной или пятикратный курс разными лекарствами одновременно.
Анализы для выявления микобактерии
Принципы выявления туберкулёза у больных практически не изменились со времён самого Коха и переставляют собой исследование лёгких на наличие поражений при помощи простукивания, томографии, рентгена или флюорографии.
На более ранних этапах обнаружить бактерии, вызывающие туберкулёз, можно при помощи туберкулиновых проб, действие которых основано на реакции иммунитета на МБТ, которая проявляется в виде гиперчувствительности замедленного типа. То есть на характерные белки, из которых состоит бактерия, у человека развивается аллергия.
До недавнего времени использовалась туберкулиновая проба, предложенная Кохом и немного доработанная Манту, при которой которой под кожу испытуемого вводились белки, полученные из МБТ, а наличие заражения определялось по развитию аллергической реакции. Однако, такой метод не совсем точен, так как выявляет наличие в организме любых микобактерий, которые могут быть совершенно не патогенными.
Из-за того, что у многих людей на туберкулин развивалась слишком сильная аллергическая реакция, не связанная с заражением, был разработан способ проведения Манту в пробирке, который именуется интерфероновым тестом. Во время данного исследования живые бактерии запускаются в ёмкость с кровью испытуемого, а потом проводится анализ на антитела. Более доработанный вариант – квантифероновый тест, который отличается тем, что в крови ищутся не суммарные антитела к микобактериям туберкулёза, а антитела к активной патогенной форме МБТ.
Также определить заражение можно более сложными методами исследования на наличие антител к туберкулёзу или ДНК возбудителя в организме по анализу крови. Очень точным вариантом выявления является взятие мокроты на микобактерии туберкулёза и её исследование по методу окрашивания Циля-Нельсона. Его суть в том, что микобактерии устойчивы к воздействиям и окрашиваются только при высокой температуре. После покраски материала он обесцвечивается кислотой и перекрашивается уже без нагрева, в результате чего МБТ, устойчивые к кислоте, становятся другого цвета и резко выделяются на общем фоне. Однако, массовый сбор мокроты на микобактерии туберкулёза не производится, так как перед окрашиванием требуется произвести посев, длительность которого не меньше месяца. В итоге, весь анализ занимает очень много времени. Исследование мокроты на микобактерии туберкулёза проводится в основном у уже болеющих людей или для окончательного подтверждения диагноза.
Самым последним достижением медицины в области распознавания заражения МБТ является диаскинтест – туберкулиновая проба, проводимая по образу Манту, но содержащая только антитела к микобактериям туберкулёза активной формы патогенного вида, а потому показывающая заражение исключительно болезнетворными микроорганизмами и не дающая ложноположительных результатов.