Патогенный микроорганизм — пневмоциста карнии – в норме есть у всех людей, но вызывает болезнь лишь при:
- ослаблении защитных сил организма из-за длительного лечения СПИДа или онкологических заболеваний;
- у больных СПИДом, не получающих профилактического лечения;
- у носителей ВИЧ — инфекции, как признак того, что у него развился СПИД;
- у больных с системными заболеваниями крови и соединительной ткани;
- у больных, которым трансплантировали донорские органы;
- у маленьких детей (недоношенных), у которых обнаружились дефекты иммунной системы, пороки сердца рахит, цитомегаловирусная инфекция;
- у медицинских работников, работающих с людьми, относящимися к группе риска;
- внутриутробное заражение плода больной матерью, приводящие к мертворождению и гибели плода;
- у пожилых людей — диабетиков;
- курильщиков.

Поэтому, пневмоцистная пневмония, которая возникает у больных с ослабленным иммунитетом, считается опасной формой воспаления легких, приводящей без лечения к фатальным последствиям.
Механизмом передачи пневмоцисты является капельный путь, при котором вдыхается воздух с возбудителем, которого можно выявить лабораторно с помощью молекулярно-биологического исследования образцов воздушных масс. Пневмоцистное воспаление легких развивается в течение нескольких недель после контакта с носителем инфекции, который выделяет ее в окружающую среду с кашлем. Развиться болезнь может в коллективах и лечебных учреждениях.
Симптомы пневмоцистного воспаления легких
Появляется высокая температура, высыпания, сухой кашель и одышка. Симптомы нарастают в течение нескольких недель. У детей инкубационный период развития болезни составляет до одного месяца, начало заболевания развивается стадийно. Появляется лающий, коклюшный кашель, а также удушье в ночное время, ларингит. Мокроту отличает сероватый цвет, вязкость, стекловидный характер. Может развиться обструктивный синдром. Осложнениями являются спонтанный пневмоторакс, а также эмфизема легких.

Взрослые пациенты заболевают тяжело, остро в течение недели с момента попадания инфекции в организм. Отмечается лихорадка, головные боли, нарастающая слабость, боль в грудной клетке, кашель с мокротой пенистого характера (или сухой надсадный), цианоз носогубных складок в виде треугольника, акроцианоз, втягивание межреберных промежутков.
Пневмоцистная пневмония у ВИЧ-инфицированных и больных СПИДом сначала развивается медленно. Поэтому своевременная терапия гарантирует хороший прогноз. Болезнь развивается в течение двенадцати недель. Появляется:
- длительная лихорадка, мучающая больного нескольких месяцев;
- отмечается похудание;
- сухой кашель;
- одышка;
- цианоз губ;
- раздувание крыльев носа. Поражаются остальные органы и системы.
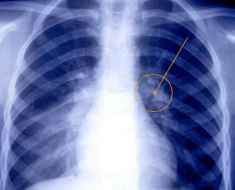
Диагностика
Диагноз ставят, основываясь на данных:
- лабораторных исследований крови (выявляют панцитопению);
- микроскопического исследования мокроты;
- бронхоскопии;
- гистологии;
- рентгенографии легких;
- паразитологических, иммунологических и молекулярно-биологических методов.

Пневмоцистная пневмония. Лечение
ВОЗ рекомендует начинать лечить пневмоцистное воспаление легких как можно раньше при помощи специфических препаратов и обязательно под присмотром врача. ВИЧ-больным сочетают противоретровирусную терапию с патогенетическим лечением (устраненяют симптомы сердечно-сосудистой и дыхательной недостаточности) и симптоматической терапией (жаропонижающие препараты, противовоспалительные и др.). Применяют короткими курсами кортикостероиды. Используют такие препараты, как: бисептол, диафенилсульфон, лидаприм, бактрим, далацин, примахин, лейковорин, атоваквон, пентамидин.
Прогноз
При СПИДе отмечают часто рецидивирующие пневмонии, а также летальный исход вследствие легочной недостаточности. Недоношенные дети до года в большей половине случаев не выживают. У неинфицированных ВИЧ –инфекцией взрослых больных, прогноз хороший и зависит от тяжести основного заболевания.
Профилактика
Необходимо выявлять источник пневмцистных заражений в среде людей из «групп риска», наблюдать и вовремя лечить медицинский персонал, работающий с заболевшими. Необходимо помещать больных для лечения в отдельные боксы, в которых проводят два раза в день влажную уборку дезинфицирующими растворами, ежедневные кварцевания и проветривания. Также рекомендуется проведение химиопрофилактики ВИЧ – больным, а пациентам со СПИДом химиопрофилактику проводят всю жизнь. Реципиентам с пересадкой вещества костного мозга она рекомендована не меньше одного года после операции.